Vacinas contra covid-19: os inesperados 'efeitos colaterais' positivos dos imunizantes na pandemia
Feitas em tempo recorde, vacinas têm eficácia já comprovada em testes. Mas a experiência prática revela que os benefícios da vacinação vão além disso.
As vacinas contra a covid-19 protegem contra a infecção ou evitam casos graves da doença?
Essa pergunta tem levantado muitos debates entre a comunidade científica nas últimas semanas.
Pelo que se sabe até o momento, as vacinas já aprovadas em vários países (inclusive no Brasil) foram desenvolvidas e têm uma boa eficácia para prevenir quadros de covid-19 que apresentam sintomas (guarde bem a palavra sintomas).
Mas isso não significa que os benefícios delas se limitam a isso: a experiência de mundo real, nas campanhas de imunização mais adiantadas em alguns países, indica que as doses utilizadas atualmente trazem outros benefícios no combate à pandemia.
Dados de Israel — onde a vacinação está mais avançada —sugerem resultados além do esperado, com uma queda dramática nos casos, nas hospitalizações e nas mortes por covid-19. Também há indícios de que as vacinas ajudam a combater sintomas leves, mas que mesmo assim necessitavam de visita dos pacientes a hospitais.
Mesma estratégia, vários desdobramentos
Para entender como os cientistas chegaram a essas conclusões, é preciso voltar para o dia 9 de abril de 2020, quando a Organização Mundial da Saúde (OMS) publicou um documento que definiria as regras do jogo.
Nas diretrizes, a entidade estabeleceu os requisitos mínimos para que uma vacina contra o "novo" coronavírus fosse aprovada.
Entre uma série de critérios técnicos e especificidades, uma regra se destacou como a mais importante: um imunizante contra a covid-19 deveria apresentar uma taxa de eficácia mínima de 50% contra um desses três desfechos: a infecção em si, a doença sintomática ou as formas graves da enfermidade.
Uma definição dessas não é exatamente uma novidade: há vacinas usadas contra outras doenças infecciosas que são ótimas para impedir que o vírus invada o organismo de um indivíduo e comece a se replicar ali dentro, causando uma série de transtornos.
É o que ocorre, por exemplo, nas doses que resguardam contra o sarampo e a febre amarela. Quem as toma fica bem protegido dos vírus causadores dessas moléstias.
Já outros produtos, por sua vez, não são capazes de barrar a infecção em si, mas impedem que ela evolua e afete demais o organismo, o que exigiria internação e toda uma atenção médica especializada.
O imunizante contra a gripe se encaixa perfeitamente nesta categoria: quem recebe a dose no início do outono permanece com um risco considerável de pegar o vírus pelos próximos meses. Mas, se isso realmente acontecer, os sintomas da doença serão bem mais leves e não exigirão longas estadias em enfermarias e unidades de terapia intensiva.
Isso é bom para o indivíduo, que não sente sua saúde prejudicada, e para o sistema de saúde como um todo, que não entra em colapso com a chegada de vários pacientes ao mesmo tempo, principalmente no inverno, quando a circulação dos vírus que afetam o sistema respiratório cresce bastante.
O que foi feito na covid-19?
A pandemia, claro, trouxe alguns desafios extras à corrida científica: a humanidade precisava de uma solução com rapidez, afinal não era factível esperar anos para o desenvolvimento de uma vacina.
Foi para acelerar o processo que todas as farmacêuticas e os centros de pesquisa desenharam os testes clínicos de seus candidatos a imunizantes para saber se eles seriam eficazes contra a doença com sintomas, o segundo desfecho estabelecido pela OMS.
Na atual conjuntura, não seria factível medir se os imunizantes preveniriam a infecção (o primeiro desfecho) por dois motivos principais.
Primeiro, porque uma parcela considerável dos infectados com o coronavírus não apresenta sintoma nenhum. E, segundo, uma estratégia dessas exigiria um aparato e um investimento financeiro absolutamente gigantescos.
"Cada estudo envolveu dezenas de milhares de voluntários e, para saber se cada um desses participantes não pegou o vírus, seria necessário fazer testes de diagnóstico em todos por várias semanas seguidas. Já imaginou o custo disso?", questiona a microbiologista Natalia Pasternak, presidente do Instituto Questão de Ciência.
A outra opção seria avaliar o poderio dos imunizantes contra os quadros mais graves, que exigem hospitalização e apresentam maior risco de morte.
A dificuldade estaria no tempo de observação necessário: nos EUA, estima-se que, a cada 200 pessoas infectadas pelo coronavírus, uma morre.
Os pesquisadores então levariam vários meses para atingir um número mínimo de óbitos suficiente para realizar os cálculos estatísticos que determinam a taxa de eficácia — e, como vimos mais acima, o prazo para criar uma solução nesta área nunca foi tão apertado.
Diante das limitações, todos os competidores acabaram seguindo pelo caminho do meio: os testes clínicos de fase 3 foram pensados para estabelecer o quanto as candidatas a vacinas protegem contra a covid-19 sintomática, como explicamos nos parágrafos anteriores.
Foi assim que muitas candidatas evoluíram nos ensaios clínicos, foram aprovadas ou são atualmente analisadas pelas agências regulatórias.
Abaixo, você confere um comparativo das características dos sete imunizantes que são (ou eventualmente serão) utilizados no Brasil, de acordo com as últimas informações:
Ponto de inflexão
E aqui aparece uma controvérsia importante nessa história: como se define um sintoma de covid-19?
Cada farmacêutica e cada centro de pesquisa estabeleceu critérios próprios para enquadrar o que seria um quadro suspeito de infecção pelo coronavírus.
"Nos testes da CoronaVac, da Sinovac e do Instituto Butantan, por exemplo, os voluntários eram orientados a avisar qualquer incômodo que sentiam, por mais leve que fosse", descreve Pasternak.
Esses participantes passavam então pelo teste de RT-PCR, aquele feito com o swab no nariz e na boca que avalia a presença do vírus no organismo, para saber se estavam com a doença ou não.
"Já a farmacêutica Moderna estabeleceu que, para realizar um exame desses, o indivíduo deveria ter no mínimo dois sintomas ou um sinal bem claro de covid-19, como falta de ar", completa a especialista.
Essa diferença, claro, teve impacto nos resultados das análises preliminares. Não é exagero especular que um número considerável de participantes que recebeu a vacina da Moderna até tenha desenvolvido quadros leves e moderados da enfermidade. Porém, como eles não foram submetidos aos métodos de diagnóstico, não ficaram sabendo que estavam com a infecção.
Esse é um dos motivos que fazem os cientistas não focarem tanto as suas análises nas taxas de eficácia: no mundo real, pode ser que os 50,4% da CoronaVac se tornem um pouquinho maior, enquanto os 94% da Moderna acabem ligeiramente reduzidos — e não há problema nenhum nisso.
"Precisamos entender que a vacina não é como um remédio, em que a gente trata a pessoa. Vacina é algo que protege a coletividade, a comunidade. Elas não podem ser analisadas do ponto de vista individual, mas, sim, como protegem toda uma população", explica a epidemiologista Denise Garrett, vice-presidente do Instituto Sabin, uma organização internacional sem fins lucrativos que fomenta a imunização no mundo todo.
Observações paralelas
Para comprovar segurança e eficácia, toda nova vacina passa por um verdadeiro rito científico, que envolve uma série de etapas.
"Tudo começa com experimentos em culturas de células animais, onde observamos se aquela molécula tem potencial para funcionar em humanos", ensina o médico Jorge Kalil, professor titular de imunologia clínica da Faculdade de Medicina da Universidade de São Paulo.
Se os resultados forem bons, o produto passa para os testes em seres humanos, que são divididos em três fases.
"Iniciamos com um número limitado de voluntários na fase um e, conforme o conhecimento avança, evoluímos para dezenas de milhares de participantes na fase três", resume Kalil, que também é diretor do Laboratório de Imunologia do Instituto do Coração (InCor), em São Paulo.
Os imunizantes contra a covid-19 passaram (e continuam a passar) por toda essa maratona.
A taxa de eficácia sobre a covid-19 sintomática foi estabelecida justamente nessa fase três dos testes clínicos.
Mas isso não foi a única coisa que os cientistas medem: eles aproveitam toda a estrutura para fazer estudos e medições "paralelas", que são conhecidos como desfechos secundários.
Eles não são o objetivo principal daquele trabalho, mas são conhecimentos que também ajudam a entender o poderio daquele candidato a imunizante.
"Além de sabermos que a CoronaVac teve uma taxa de eficácia global de 50% contra a doença sintomática, a pesquisa mostrou uma proteção de 78% contra sintomas leves com necessidade de buscar assistência médica. Esse foi um desfecho secundário observado", exemplifica Kalil.
Portanto, por mais que os estudos clínicos tenham sido desenhados para avaliar a capacidade das vacinas evitarem quadros sintomáticos de covid-19, muitos dos testes já indicavam que os benefícios poderiam ser mais promissores.
E esses indícios estão sendo confirmados agora, com os primeiros resultados de vida real das campanhas de imunização contra o coronavírus.
O exemplo israelense
Com cerca de 8,8 milhões de habitantes, Israel foi o primeiro país do mundo a iniciar e expandir rapidamente uma campanha de vacinação contra a covid-19.
"O país se tornou um estudo de caso perfeito, pois está usando a mesma vacina [da Pfizer/BioNTech] em toda a população e aplicando as doses num ritmo muito rápido", observa Pasternak.
Dados divulgados na última semana pelo Ministério da Saúde de Israel e pelas farmacêuticas responsáveis pelo imunizante revelam resultados além do esperado, com uma queda dramática nos casos, nas hospitalizações e nas mortes por covid-19.
"As últimas análises revelam que indivíduos não vacinados têm 44 vezes mais risco de desenvolver infecção sintomática e 28 vezes mais probabilidade de morrer pela doença", afirmam as entidades, em comunicado divulgado à imprensa.
Repare: os testes de fase três do imunizante de Pfizer e BioNTech foram construídos para observar e medir a eficácia contra a covid-19 sintomática. Mas, na experiência da vida real, tudo indica que as doses sejam também capazes de evitar a infecção (o primeiro quesito citado pela OMS) e os quadros muito graves (o terceiro quesito).
Além de Pfizer/BioNTech, os imunizantes de Moderna e AstraZeneca/Universidade de Oxford já mostram efeitos parecidos nos lugares onde são aplicados em larga escala.
"Isso significa que as vacinas podem ter um impacto na transmissão viral e, quanto mais gente protegida, mais difícil o vírus encontrar alguém vulnerável", raciocina Garrett.
Pé no acelerador
Há um ingrediente extra que demanda ainda mais rapidez nas campanhas de imunização: a descoberta de novas variantes do coronavírus.
Já se sabe que essas versões do agente infeccioso se espalham com maior facilidade e podem até atingir pessoas que tiveram a doença nos meses anteriores.
Outro medo é que essas mutações no código genético viral tornem as vacinas menos eficazes ou até as deixem totalmente desatualizadas.
É justamente por isso que a vacinação deve ser acelerada. "As variantes são preocupantes, mas os imunizantes que temos no momento dão conta dos tipos que foram descritos até agora. Por isso, não podemos dar margem e tempo para que outras versões apareçam e escapem de vez da solução que possuímos", alerta Pasternak.
A microbiologista destaca que, além de botar o pé no acelerador da vacinação, é preciso investir mais em sequenciamento genético e vigilância genômica para identificar essas novas ameaças em sua origem, antes que elas se espalhem para outros cantos.
Por ora, a campanha de proteção contra a covid-19 feita no Brasil ainda está aquém do desejado. "Nós podemos aumentar o ritmo se tivermos as doses necessárias. Nosso país é capaz de vacinar 80 milhões de pessoas contra a gripe todos os anos", destaca Kalil.
Segundo o site Our World In Data, o Brasil administrou até o momento 11,9 milhões de vacinas contra a covid-19. Pelo menos 5,6% da população recebeu uma dose desde janeiro, quando as primeiras candidatas começaram a ser aprovadas e usadas no público-alvo.
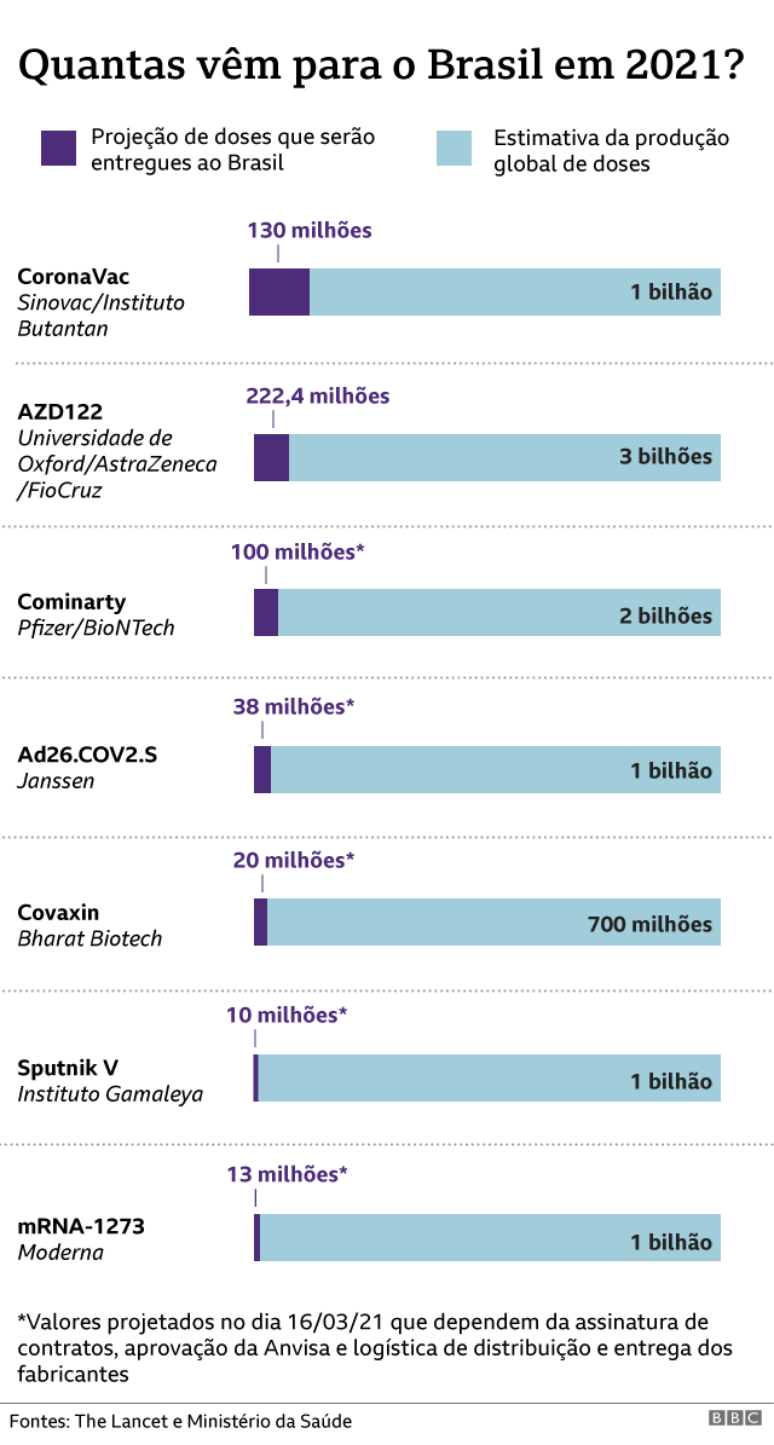
De acordo com informações oficiais, o Brasil já garantiu para 2021 cerca de 520 milhões de doses, divididas em seis fornecedoras diferentes:
Além da negociação direta com as farmacêuticas, o país também vai receber 42,5 milhões de doses pela Covax Facility, um mecanismo criado pela OMS e outras instituições para a distribuição de imunizantes aos países menos desenvolvidos.
Ainda há a promessa e tratativas para compra de outras 13 milhões de doses do laboratório Moderna.
Se todos os prazos forem cumpridos, o Brasil teria mais de 575 milhões de doses até o final do ano.
Apesar de parecer um número suficiente para proteger todos os brasileiros, os especialistas ouvidos pela BBC News Brasil avaliam que as tratativas estão muito atrasadas: poderíamos ter garantido lotes muito antes, durante o segundo semestre de 2020.
A própria Pfizer divulgou que ofereceu uma reserva de 70 milhões de doses em agosto e setembro do ano passado, mas não recebeu nenhuma resposta do Governo Federal.
Com isso, as primeiras remessas de vacinas foram enviadas a outros países. O Brasil só fechou a compra esta semana, como foi anunciado pelo agora ex-ministro da saúde, o general Eduardo Pazuello.
Os grupos prioritários descritos no último plano de operacionalização das vacinas contra a covid-19 do Ministério da Saúde incluem idosos, profissionais da linha frente no combate à pandemia, indivíduos com comorbidades e uma série de profissionais, como professores e forças de segurança.
No total, todas essas categorias somam mais de 77 milhões de pessoas.
A última meta estabelecida pelo governo federal era vacinar 50% da população brasileira (ou 105 milhões de indivíduos) até junho deste ano.
Porém, na velocidade atual, esse objetivo não será cumprido a tempo: de acordo com a Fundação Oswaldo Cruz (FioCruz), se o ritmo de vacinação for mantido, o Brasil demorará mais de dois anos e meio para imunizar toda a população com mais de 18 anos.